VENTILACIÓN EN AULAS ESCOLARES Y CENTROS EDUCATIVOS
Hoy vamos a tratar un tema de la máxima importancia: la ventilación en aulas escolares y centros educativos. Aunque hace varias semanas ya tratamos el tema en éste post, la prevalencia de pandemia por SARS-CoV-2, nos obliga a teneros actualizados en lo que a temas de ventilación se refiere.
Aunque en Prointer Murcia hacemos todo lo posible porque nuestro discurso sea lo menos técnico posible y llegue a la mayor cantidad de personas. Pensamos que más vale pecar de «coloquiales», que de «técnicos»: la «maldición el conocimiento» es muy perversa. Para hacer todos estos conceptos más digeribles, hemos analizado y resumido varios informes y guías de diferentes fuentes, de forma que lo que presentamos hoy, tiene un refrendo de la comunidad científica. No son nuestras opiniones, sino las consideraciones de diferentes estudios que están a vuestra disposición si nos los solicitáis.
El propósito de la ventilación es proporcionar aire respirable de calidad, diluyendo o eliminando los contaminantes que se encuentren en nuestro edificio: centro escolar, residencia, auditorio, centro comercial, etc.
ELEMENTOS BÁSICOS DE LA VENTILACIÓN DEL EDIFICIO
VELOCIDAD DE VENTILACIÓN: el aire al circular por un conducto a la velocidad v (m/s) de Sección S (m²), determina una presión de velocidad, Presión Dinámica Pd (mm c.d.a.) y se liga con el caudal Q (m³/h)
DIRECCIÓN DEL FLUJO DEL AIRE: la dirección general del flujo de aire en un edificio, que debe ser de zonas limpias a zonas sucias
DISTRIBUCIÓN DEL AIRE O PATRÓN DEL FLUJO DEL AIRE: el aire externo debe entregarse a cada parte del espacio de manera eficiente y los contaminantes en el aire generados en cada parte del espacio también deben eliminarse de manera eficiente.
MÉTODOS PARA VENTILAR UN EDIFICIO
Las formas que hay para ventilar un edificio se pueden agrupar en tres tipos:
NATURAL: Las fuerzas naturales (por ejemplo, el viento) conducen aire exterior a través de las aberturas del edificio, como ventanas, puertas, chimeneas solares, torres de viento y ventiladores de goteo.
MECÁNICA: Los ventiladores mecánicos impulsan la ventilación mecánica. Pueden instalarse en ventanas, paredes o en conductos para suministrar aire o extraer aire de una habitación
HÍBRIDA: Se basa en fuerzas de conducción naturales para proporcionar (diseñar) el flujo deseado. Utiliza ventilación mecánica cuando el flujo de ventilación natural es demasiado bajo.
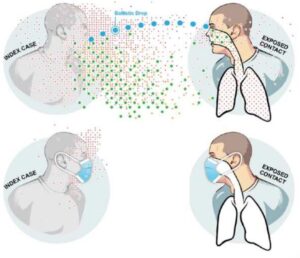
TRANSMISIÓN DE AGENTES PATÓGENOS MEDIANTE AEROSOLES
Al hablar y respirar emitimos aerosoles a partir de las vías respiratorias. Éstos varían su tamaño desde nanómetros hasta cientos de micras. Según los tamaños y densidad, el comportamiento aerodinámico es diferente. Se considera que tan sólo las partículas superiores a 100 µm tienen comportamiento “balístico”. Estas partículas de gran tamaño se pueden depositar en segundos por efectos de la gravedad. Pueden recorrer en algunos casos una distancia de 2 metros desde el emisor. Podrían alcanzar a una persona susceptible que estuviera cerca impactando en algún lugar (ojos, boca, nariz) desde el cual podría causar la infección.
Cualquier otra partícula menor de 100 µm se considera un aerosol. Queda suspendido en el aire desde segundos hasta horas. Puede ser inhalado a una distancia superior a dos metros del emisor o incluso en ausencia de un emisor, si aún persisten en el aire. Los podemos dividir en función de su tamaño y comportamiento en el aire:
15 µm hasta 100 µm alcanzan las vías respiratorias superiores
5 µm hasta 15 µm pueden alcanzar la tráquea y bronquios principales
= o < a 5 µm, tienen capacidad para llegar hasta los alveolos
CONCLUSIONES Y FACTORES QUE INFLUYEN EN LA TRANSMISIÓN DEL VIRUS SARS-CoV-2 POR AEROSOLES
Las conclusiones hasta la fecha, serían las siguientes:
Los aerosoles generados por personas con infección activa por SARS-CoV-2 contienen virus viables.
Los virus contenidos en los aerosoles tienen capacidad de generar infección. Sobre todo cuando hay proximidad con el emisor durante tiempo prolongado. Fundamentalmente en espacios cerrados y mal ventilados.
Los tejidos diana son accesibles para aerosoles de cualquier tamaño con puertas de entrada en cualquier lugar del tracto respiratorio.
Los factores que influyen en riesgo de la generación de aerosoles con virus viable de SARS-CoV-2 y su transmisión son:
• Por parte de la persona infectada en su periodo de transmisibilidad (Emisor):
Carga viral de la persona infectada
Concentración y tamaño de los aerosoles emitidos
Tiempo de emisión
La cantidad de virus contenida en los aerosoles emitidos está relacionada con la carga viral presente en las secreciones respiratorias del infectado. La cantidad de virus detectada en la nasofaringe varía a lo largo de la infección. Se considera el periodo de máxima transmisibilidad aquel en el que se encuentra en cantidades mayores de 105 copias de ARN/mL. Período que comprende 2 días antes del inicio de síntomas hasta 8 días después. En asintomáticos la carga viral sigue un patrón similar en la nasofaringe y se ha establecido un periodo de 10 días de transmisibilidad.
El tiempo (y las características del espacio) de emisión de aerosoles conteniendo partículas infectivas sería la tercera variable para poder determinar la cantidad de virus emitidos. A mayor tiempo, mayor es la cantidad emitida. En los brotes con alta probabilidad de estar causados por aerosoles, el tiempo de emisión fue mayor de una hora (75 a 150 minutos).
• Por parte de la persona susceptible (Receptor):
Volumen de aire inhalado
Tiempo de exposición
Concentración viral en aerosoles inhalados
Posición y distancia del emisor
Vulnerabilidad personal
La posibilidad de inhalar aerosoles depende de la distancia y la posición respecto al emisor. En ausencia de mascarillas y corrientes de aire, el riesgo sería máximo en distancias cortas. En este escenario se produce tanto inhalación como depósito de aerosoles de todos los tamaños. En locales bien ventilados, cuanto mayor es la distancia con respecto al emisor, menor es la concentración de aerosoles.
• Condiciones dependientes del escenario:
Nivel de transmisión comunitaria y porcentaje de personas susceptibles
Tiempo y espacio
Exteriores e interiores
Ventilación adecuada
Comportamiento aerodinámico de las partículas emitidas
Hemos de tener en cuenta el nivel o intensidad de la transmisión comunitaria en ese momento, en otras palabras, el contexto general. Al inicio de la pandemia, sin ninguna medida de protección, un estudio de seguimiento de 110 casos y contactos calculó un riesgo de transmisión de unas 20 veces mayor en interiores frente a exteriores (IC 95% 6-57). Estas observaciones son coherentes con el hecho de que en los exteriores la dilución de bioaerosoles se produce de forma inmediata. Sin embargo, en interiores, la dilución de la concentración de bioaerosoles depende de la tasa de ventilación del local.
En interores, la Temperatura y la Humedad Relativa (HR), podrían considerarse un factor de riesgo en la transmisión de SARS-CoV-2. El virus es más estable a bajas temperaturas y los aerosoles respiratorios, como contenedores de virus, permanecen en suspensión más tiempo en el aire seco. La temperatura aconsejada por la OMS para reducir el tiempo en el que el SARS-CoV-2 permanece viable en ambientes interiores es superior a 21ºC.
A temperaturas interiores típicas, una HR superior al 40% es perjudicial para la supervivencia de muchos virus, incluidos los coronavirus estacionales y el virus de la gripe. Una HR más elevada disminuye la dispersión en el aire al mantener gotas más grandes que contienen partículas virales, lo que hace que se depositen en las superficies más rápidamente. Por otra parte, la reducción de la HR ambiente podría aumentar la susceptibilidad de las personas a resultar infectadas.
Por todo lo expuesto, se puede decir que la HR ideal en ambientes interiores estaría entre el 40% al 60%. Estas condiciones pueden ayudar a limitar la propagación y supervivencia del virus. Además, con un buen plan de mantenimiento, estaremos reduciendo el crecimiento de moho y mantendremos las barreras mucosas hidratadas e intactas.
Las bajas temperaturas además de contribuir al aumento de la viabilidad, la tasa de transmisión y la supervivencia de SARS-CoV-2, también tienen efectos importantes sobre el sujeto susceptible a ser infectado. El aire frío causa vasoconstricción del tracto respiratorio lo que contribuye al retraso de la respuesta inmune. El enfriamiento de las vías respiratorias en caso de haberse producido la transmisión del virus, constituyen un ambiente más propicio para su replicación.
FILTROS HEPA, LUZ UV Y OXIDACIÓN FOTOCATALÍTICA
Desde el comienzo de la pandemia, el Dr. Anthony Griffiths, profesor asociado de microbiología en la Facultad de Medicina de la Universidad de Boston, y su equipo, han estado trabajando en el desarrollo de herramientas para apoyar el avance científico en este campo. Durante la investigación, trataron el material contaminado por el virus con diferentes dosis de radiación UV-C proveniente de una fuente de luz Signify y evaluaron la capacidad de inactivación y/o anulación en diversas condiciones. El equipo aplicó una dosis de 5 mJ (megajoules) / cm2, lo que trajo como resultado una reducción del virus SARS-CoV-2 del 99% en 6 segundos. Con base a estos datos, se determinó que una dosis de 22 mJ / cm2 minimizará, en consecuencia, un 99,9999% en 25 segundos.
El riesgo de esta transmisión aumentaría en función de los siguientes factores:
– Volumen de habla alto del emisor
– Actividad física intensa
– Ausencia de mascarilla bien ajustada
– Número elevado de personas en un mismo espacio
– Disminución de distancia interpersonal
– Aumento del tiempo de emisión y exposición
– Ausencia de ventilación en ambientes interiores
Se ha categorizado el riesgo cualitativo de transmisión por aerosoles en distintos escenarios, dependiendo del tipo de estancia, el número de personas reunidas, el uso o no de mascarilla (sin especificar tipo) y las actividades realizadas en la reunión.
Verde: riesgo bajo; amarillo: riesgo medio; rojo: riesgo alto.

La exposición depende de la concentración y del tiempo. A mayor tiempo de exposición, mayor
dosis infectiva recibida. Además, en espacios interiores mal ventilados, en presencia de una persona con capacidad infectiva, la concentración en el aire aumenta con el tiempo pues se acumulan los aerosoles. La retención de bioaerosoles por filtración consiste en hacer pasar el aire a través de un filtro de aire de categoría adecuada, de modo que un porcentaje elevado de los bioaerosoles de distintos tamaños quedan retenidos en el filtro. Esta estrategia contribuye a reducir su concentración.
Los filtros se incluyen de forma rutinaria en los sistemas de ventilación de los edificios y su uso está regulado según lo contenido en el Reglamento de Instalaciones Térmicas de los Edificios (RITE). El mantenimiento de estos filtros lo deben hacer los técnicos y profesionales acreditados. No se deben manipular por personas no cualificadas para evitar los posibles riesgos que de una mala práctica.
Existen diversos tipos de filtros de aire según su capacidad de retención de partículas. La eficacia del filtro indica el porcentaje de bioaerosoles (de unas determinadas características) que quedan retenidos en el filtro en cada paso de aire. Los distintos tipos de filtros están regulados por diferentes normativas.
En el caso de filtros HEPA, por ejemplo filtro de aire HEPA H13 la eficacia es de 99,95%, lo que significa que de 100.000 bioaerosoles que entren al filtro con tamaño de 0,12 μm, solo saldrían 50 bioaerosoles. Se podría resumir que a mayor calidad del filtro, mayor capacidad de retención de aerosoles, lo que en el caso de la transmisión de SARS-CoV-2 por esta vía se traduciría en una mayor reducción del riesgo. También hay que tener en cuenta que esta relación no es lineal y que hay muchos otros factores que influyen en el riesgo de transmisión.
Si el sistema de climatización recircula el aire, el filtro debería ir situado en el circuito de aire de recirculación. En ese caso, se recomienda que el filtro de aire sea de la categoría más elevada posible, siempre y cuando el cambio de un filtro por otro de categoría superior no reduzca el caudal de aire que impulsa el ventilador y siempre que el sistema lo soporte. En todo caso, hay que asegurarse de que el caudal de aire exterior es suficiente.
SISTEMAS DE RETENCIÓN DE BIOAEROSOLES CUANDO NO EXISTE UN SISTEMA DE CLIMATIZACIÓN
Si un espacio interior no dispone de sistema de climatización se debe priorizar en primer lugar la ventilación por medios naturales todo lo posible.
Solo cuando el espacio interior no disponga de sistemas de ventilación natural o mecánica y su ubicación y características constructivas no permita otra opción, se puede optar por sistemas de filtrado del aire portátiles o purificadores de aire con filtros HEPA, que reducen la concentración de virus. Estos aparatos se clasifican en función del caudal de aire limpio que pueden proporcionar (CADR, por sus siglas en inglés, Clean Air Delivery Rate). El caudal necesario depende del volumen del espacio que se pretende filtrar y del objetivo de renovación del aire. Los filtros HEPA deben reemplazarse de forma periódica según las indicaciones del fabricante. Estos equipos no reducen el nivel de CO2.
La eficacia de estos sistemas de filtración es limitada si no se cumplen todos los requisitos técnicos. Su colocación en el lugar adecuado es fundamental por su limitada área de influencia que no llega a todos los
rincones. La verificación de su uso adecuado es difícil de llevar a cabo por el usuario final, por lo que se recomienda el asesoramiento por personal técnico cualificado.
Una vez se han agotado las medidas anteriores, y solo en caso excepcionales y justificados que no permitan garantizar medidas de ventilación y filtración combinadas, se podría emplear alguna de las tecnologías germicidas complementarias existentes, como radiación ultravioleta. Estos equipos se incorporan en los sistemas de la ventilación mecanizada o bien en el espacio interior especialmente en el entorno hospitalario, laboratorios de microbiología, etc. No se recomienda el uso de estos equipos o dispositivos para uso doméstico. La aplicación de estas estrategias de inactivación de patógenos no reduce la concentración de bioaerosoles, pero pueden alcanzar un cierto nivel de inactivación de los virus y otros microorganismos.
El aire de la habitación se puede extraer directamente al aire libre. Allí las gotas se diluirán en el aire exterior, o pasan a través de un filtro especial de aire de partículas de alta eficiencia (HEPA). Este filtro eliminará la mayoría (99,97%) de los núcleos de gotas antes de que se devuelva a la circulación general. Si no se utiliza un filtro HEPA, el aire debe extraerse directamente al exterior, lejos de los respiraderos de entrada de aire, personas y animales. HEPA es un tipo de filtro de aire mecánico plisado. Es un acrónimo de «[filtro] de alta eficiencia de partículas en el aire».
UVGI es la radiación electromagnética que puede destruir la capacidad de los microorganismos para
reproducirse causando cambios fotoquímicos en los ácidos nucleicos. UVGI no se recomienda como sistema independiente, sino sólo como complementario al filtro HEPA
EFICACIA Y USO DE LA MASCARILLA
La capacidad de filtración de cualquier material varía con el tamaño de partícula. El mecanismo de filtración es diferente para partículas pequeñas, que se retienen por difusión y para partículas más grandes, que se retienen por impacto. El tamaño de partícula más difícil de retener está alrededor de 300 nm (0,3 µm). Por tanto, la capacidad de filtración de un material determinada a este tamaño de partícula asegura que cualquier otro tamaño se filtra con mayor eficiencia que este.
En la regulación europea existen normas para mascarillas higiénicas, quirúrgicas y equipos de protección individual (mascarilla autofiltrante de tipo FFP2, FFP3). La eficacia de estos dispositivos depende de:
– La eficiencia de filtración del material que compone el dispositivo.
– El ajuste del dispositivo a la fisonomía humana, es decir, la ausencia de fugas.
– La respirabilidad, es decir, la resistencia del material al paso de aire.
El ajuste de la mascarilla a la cara es determinante en cuanto a su capacidad de reducción de emisión y exposición. Se entiende por fuga el área de paso de aire por los huecos entre la mascarilla y la piel en relación con el paso de aire a través de la mascarilla. Para partículas inferiores a 2,5 µm, la eficacia de filtración se puede ver reducida en un 50% con una fuga de un 1% y en un 66% con una fuga de un 2%.
La reducción de la transmisión con una distancia interpersonal de 50 cm no alcanza el 100% con ningún tipo de mascarilla y oscilaría entre el 70% con el uso de mascarilla higiénica, 80% con quirúrgica y 90-95% con la FPP2 incluso con especificaciones de mejor ajuste.
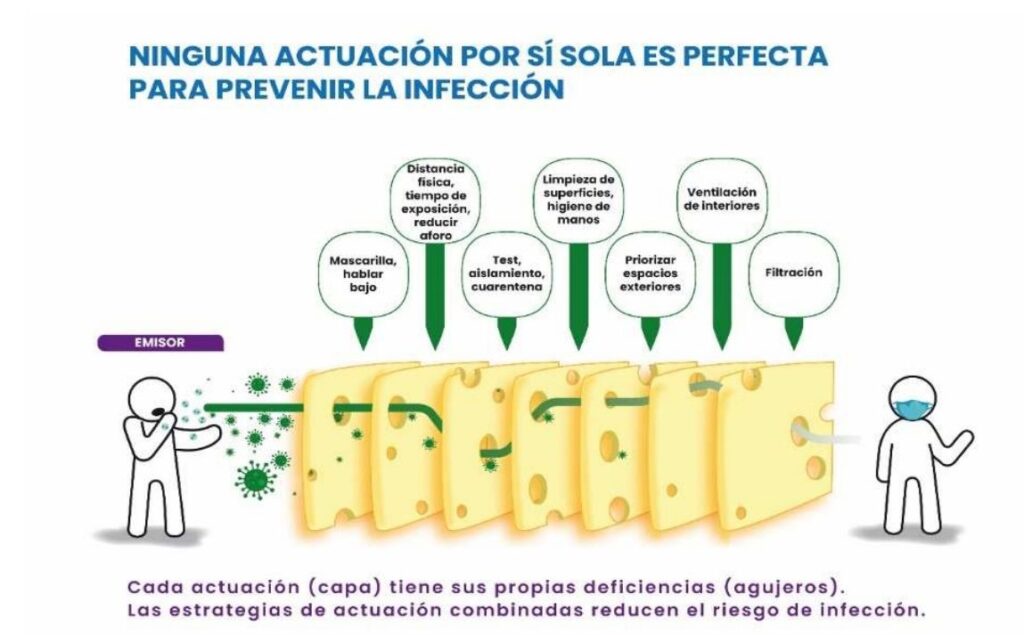
A MODO DE RESUMEN
Las medidas de prevención para evitar la transmisión del virus SARS-CoV-2 deben seguir una
estrategia combinada de medidas de protección. Así, el uso conjunto de más de una medida, permitiría alcanzar una mejor protección. Hay que tener en cuenta que ninguna de las medidas de protección es 100% eficaz por sí misma.
La transmisión a partir de aerosoles no significa un alto nivel de contagiosidad (como el sarampión
p.ej.), ni la necesidad de adoptar medidas de prevención complejas muy diferentes a las ya recomendadas. Pero sí reforzarlas e incorporar algunas nuevas, para evitar la transmisión en
los espacios interiores. En cuanto a las medidas adicionales en interior, se recomienda la reducción de nivel de ruidos, las actividades que aumentan la emisión de aerosoles (gritar, cantar, hablar en voz alta..), reducir la intensidad del ejercicio físico y asegurar una correcta ventilación.
Únicamente si no es posible conseguir la tasa de ventilación adecuada mediante ventilación natural o mecánica, estaría recomendado el uso de purificadores de aire. Los sistemas germicidas no se usaran de forma generalizada y sólo pueden ser aplicados por profesionales y siguiendo las normas técnicas y las recomendaciones del Ministerio de Sanidad. Todas las medidas propuestas son complementarias, deben realizarse de forma conjunta y revisadas de forma permanente según avance el conocimiento sobre SARS-CoV-2.
LA DILUCIÓN ES EL SISTEMA RECOMENDADO. Sin embargo, si no es posible SE RECOMIENDA EL FILTRO HEPA O EL SISTEMA HEPA PORTÁTIL H13 O SUPERIOR.
NIVEL DE CALIDAD DEL AIRE QUE LA NORMA ESTABLECE PARA LAS AULAS DE LOS CENTROS DOCENTES
En el R.D. 1027/2007, de 20 de julio, por el que se aprueba el Reglamento de Instalaciones Térmicas en los Edificios RITE, establece las categorías de calidad del aire interior en función del uso de edificios con las siglas IDA, del 1 hasta el 4:
1 (aire de óptima calidad): hospitales, clínicas, laboratorios y guarderías.
2 (aire de buena calidad): oficinas, residencias (locales comunes de hoteles y similares,
residencias de ancianos y de estudiantes), salas de lectura, museos, salas de tribunales, aulas
de enseñanza y asimilables y piscinas.
3 (aire de calidad media): edificios comerciales, cines, teatros, salones de actos, habitaciones
de hoteles y similares, restaurantes, cafeterías, bares, salas de fiestas, gimnasios, locales para el
deporte (salvo piscinas) y salas de ordenadores.
4 (aire de calidad baja).
Según las recomendaciones elaboradas por el Gobierno de España y el Instituto para la Diversificación y Ahorro de la Energía, se establece que para una IDA 2 la renovación de aire debe ser como mínimo de 12,5 l/segundo/persona. Además, para conseguir este valor mínimo se puede trabajar en dos direcciones: aumentar la ventilación o reducir la ocupación.
Las causas más probables de ventilación inadecuada son:
✔ Entrada insuficiente de aire fresco debido a un nivel alto de recirculación del aire o a un bajo volumen de entrada
✔ Colocación y orientación incorrectas en el edificio de los puntos de entrada del aire exterior
✔ Distribución deficiente y, en consecuencia, una mezcla incompleta con el aire del edificio
✔ Filtración incorrecta del aire debida a la falta de mantenimiento o a un diseño inadecuado del sistema de filtrado
Si después de todo lo tratado, deseas que nos pasemos por tu centro educativo, residencia o empresa, para hacer un diagnóstico gratuito de los sistemas de ventilación de tus instalaciones, no dudes en contactarnos en nuestro SAT o llamarnos por teléfono.